Das Seborrhoische Ekzem ist chronisch und wiederkehrend, was Hautrötungen im Gesicht mit oder ohne Schuppen mit sich bringt. Das Ekzem kann für soziales und funktionelles (Juckreiz, Brennen etc.) Unbehagen sorgen So kann es die Lebensqualität maßgeblich vermindern.
Was sind die Anzeichen einer Psoriasis (Schuppenflechte)?
Psoriasis ist eine chronische, nicht-ansteckende Hauterkrankung, die 2 bis 3% der Bevölkerung betrifft. Sie kann n jedem Alter auftreten. Spezielle Reizfaktoren können eine genetische Veranlagung offenbaren, und die Krankheit kann ausbrechen.
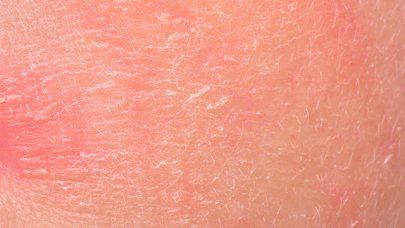
Psoriasis-Flecken sind rot (erythematös) und mit dicken, weiplichen Schuppen bedeckt. So ist das Hautbild klar abzugrenzen von gesunder Haut.
In den meisten Fällen sind die Ellbogen und Knie betroffen (Hautstellen, die Mikrotraumata ausgesetzt sind) , jedoch können auch andere Hautpartien betroffen sein. Auch die Kopfhaut ist häufig betroffen (insbesondere der Hinterkopf). Wenn die Schuppenflechte in Hautfalten in Erscheinung tritt (Intimbereich, Achseln etc.) dann handelt es sich um eine inverse Psoroasis, die deutlich weniger schuppig erscheint. Auch Nägel können auf verschiedene Weise betroffen sein (Verdickung, Tüpfelnagel, andere Deformierungen).